近期,在美國(guó)糖尿病協會(ADA)的年度科(kē)學(xué)會議上,制藥公(gōng)司Vertex再次公(gōng)布了其在研幹細胞産(chǎn)品VX-880治療1型糖尿病的1/2期多(duō)中(zhōng)心、單臂、開放臨床試驗中(zhōng)首批兩名(míng)患者的詳細随訪數據[1],引起不小(xiǎo)轟動。

第一例患者是一名(míng)患有(yǒu)1型糖尿病40多(duō)年的64歲男性,治療後9個多(duō)月,他(tā)的糖化血紅蛋白(HbA1c)處于正常範圍,已經無需使用(yòng)任何外源性胰島素。
第二例是一名(míng)患有(yǒu)1型糖尿病10.7年的35歲女性,治療後5個月,胰島素使用(yòng)量減少了30%,血糖處于正常範圍内的時間顯著增加。值得一提的是,兩名(míng)患者都隻接受了VX-880目标劑量的一半。
VX-880是什麽?
VX-880是近年來備受關注的一款幹細胞治療在研産(chǎn)品,是一種用(yòng)于治療1型糖尿病的同種異體(tǐ)幹細胞,可(kě)分(fēn)化成胰島細胞,通過肝門靜脈輸注後可(kě)定居于肝髒,并分(fēn)泌胰島素,從而補充1型糖尿病患者胰島素絕對缺乏的情況。
VX-880如何讓患者告别胰島素依賴?
兩名(míng)1型糖尿病患者是該項臨床試驗的初步嘗試,治療前都經曆了多(duō)次嚴重的低血糖發作(zuò),甚至在騎摩托車(chē)時因低血糖發作(zuò)而發生車(chē)禍。兩名(míng)患者的生活嚴重被1型糖尿病困擾,多(duō)種治療手段均收效甚微,為(wèi)了徹底擺脫疾病負擔,他(tā)們接受了上述臨床試驗,雖然隻接受了原計劃VX-880目标劑量的一半,但其所取得的療效卻是令人振奮的。
VX-880治療後可(kě)以觀察到外源性胰島素依賴顯著減少。
患者1是一名(míng)64歲男性,其1型糖尿病病史已經40餘年,在接受VX-880的幹細胞衍生胰島細胞療法後,其胰島素使用(yòng)量呈斷崖式下降,從治療前的每天34個單位的胰島素注射減少到第90天的2.6個單位。到第210天,他(tā)能(néng)夠停用(yòng)胰島素,到第270天,他(tā)達到了胰島素獨立的正式标準。(下圖為(wèi)患者1 90天時相關指标變化)。
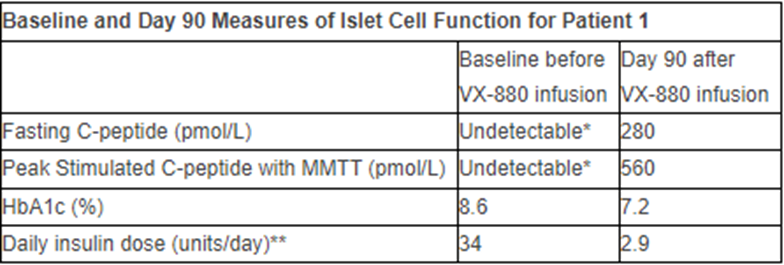
圖片來自文(wén)獻[2]
對于患者2,其患1型糖尿病10餘年,VX-880治療後胰島素劑量也顯著減少,從治療前的每天25.9單位減少到第57天時的18.7單位,此後保持穩定,到第150天保持在18.2單位。
VX-880治療後觀察到内源性胰島素産(chǎn)生明顯增加。
C肽是除胰島素外,另一項反映人體(tǐ)胰島功能(néng)的重要指标,外源性使用(yòng)胰島素的患者,通常需要測C肽水平,因為(wèi)其不受外源性胰島素的影響,其值越高,表明内源性胰島素分(fēn)泌越多(duō)。
患者1和2在治療前都檢測不到C肽水平,表明其内源性胰島素分(fēn)泌功能(néng)極差。
治療後90天,患者1空腹C肽為(wèi)280 pmol/L,說明其已經恢複内源性胰島素分(fēn)泌,混合餐耐受試驗(MMTT)刺激後其C肽峰值增加至560 pmol/L,表明治療後其恢複了葡萄糖反應性胰島素的産(chǎn)生。類似地,患者2的C肽水平随着随訪時間的延長(cháng)也在逐步恢複,在90天時增加到可(kě)檢測的範圍[1]。
FDA為(wèi)幹細胞治療産(chǎn)品VX-880再開綠燈
VX-880療法是當下最受關注的糖尿病幹細胞療法之一。 在2021年,該療法相繼通過了美國(guó)FDA的新(xīn)藥臨床試驗申請以及快速通道資格(FTD)。
不過這款療法的臨床發展道路也遭遇着不少的坎坷。盡管上述首批兩名(míng)患者随訪過程中(zhōng)的數據亮眼,出于對劑量增加後的安(ān)全性擔憂,美國(guó)FDA在今年5月要求暫停該臨床試驗。
不過,近期又(yòu)有(yǒu)了新(xīn)進展,近日,FDA再次批準了該項臨床試驗繼續進行。暫停的臨床試驗在兩個月内能(néng)再次被批準進行的情況是不多(duō)見的,這也再一次證明了VX-880療法過硬的安(ān)全性與療效。
糖尿病的概況與幹細胞治療
根據國(guó)際糖尿病聯合會(IDF)的數據[5],20-79歲之間的糖尿病患者已達到驚人的4.63億人,占全球成年人口的9.3%,其中(zhōng)一半人沒有(yǒu)意識到他(tā)們患有(yǒu)這種疾病,因此患嚴重相關并發症的風險更高。随着人口老齡化和肥胖率的增加,預計到2030年,患有(yǒu)糖尿病的成年人人數将增加到5.78億人,如果不采取緊急行動,到2045年将躍升至驚人的7億人。
雖然口服降糖藥和胰島素注射可(kě)以控制血糖,并可(kě)以預防并發症,但這隻能(néng)達到對症治療的目的,無法功能(néng)性治愈糖尿病。此外,這些藥物(wù)存在大小(xiǎo)不等的副作(zuò)用(yòng)。因此,迫切需要安(ān)全有(yǒu)效的替代療法來對抗糖尿病。
目前,基于幹細胞的治療作(zuò)為(wèi)治療糖尿病和減輕其并發症的一種可(kě)能(néng)的替代方法有(yǒu)着巨大的前景。
其中(zhōng)間充質(zhì)幹細胞(MSCs)是目前正在研究的治療糖尿病的最有(yǒu)吸引力的成體(tǐ)幹細胞類型。其具(jù)有(yǒu)自我更新(xīn)能(néng)力、多(duō)潛能(néng)、抗原性低、歸巢能(néng)力強、毒性低、易于體(tǐ)外培養和擴增等優點而備受關注。此外,它們含量豐富,可(kě)以很(hěn)容易地從不同的組織中(zhōng)分(fēn)離出來,包括骨髓、脂肪組織、臍帶以及胎盤等。
間充質(zhì)幹細胞治療糖尿病的全球概況
2021年,《細胞生物(wù)學(xué)與轉化醫(yī)學(xué)》(Cell Biology and Translational Medicine)發表綜述闡述了間充質(zhì)幹細胞在糖尿病領域的應用(yòng),并表示,間充質(zhì)幹細胞因其獨特的再生和免疫調節特性而被廣泛應用(yòng)于多(duō)個領域。

研究發現[5],間充質(zhì)幹細胞能(néng)夠分(fēn)化為(wèi)胰島樣細胞或功能(néng)性胰島素産(chǎn)生細胞(IPC),能(néng)夠誘導内源性胰島β細胞再生,并通過免疫調節特性保護這些細胞。此外,MSCs可(kě)能(néng)通過細胞-細胞直接接觸或幹細胞分(fēn)泌體(tǐ)提供有(yǒu)利的胰腺微環境來激活内源性前體(tǐ)幹細胞。
在過去的10年中(zhōng),有(yǒu)幾十項MSCs治療糖尿病臨床試驗登記注冊,占所有(yǒu)試驗的6%(如下圖所示)。其中(zhōng)大多(duō)數(51項)處于早期階段(I期、I/II期或II期)。隻有(yǒu)很(hěn)少的第三階段試驗已經完成或正在進行。
這些研究中(zhōng)使用(yòng)的MSCs大多(duō)來自臍帶(33%),其次是骨髓(28%)和脂肪組織(25%)(如下圖所示)。不過,超過90%的這些試驗都是小(xiǎo)規模的,每次試驗的參與者不到100人。因此未來仍需進行更大規模的臨床試驗來驗證其安(ān)全性與療效。
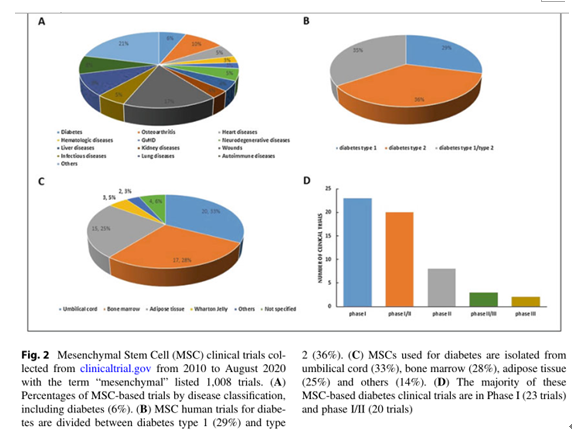
圖片來自文(wén)獻[5]
參考文(wén)獻:
[1]https://www.medscape.com/viewarticle/975142#vp_1
[2]https://www.businesswire.com/news/home/20211018005226/en
[3]https://endpts.com/fda-lifts-hold-on-vertexs-diabetes-stem-cell-therapy-after-just-two-months-under-the-microscope/
[4]https://www.medscape.com/viewarticle/961696#vp_2
[5] Rifai L, Saleh FA. Conventional and Alternative Mesenchymal Stem Cell Therapies for the Treatment of Diabetes. Adv Exp Med Biol. 2021;1312:97-106.
https://pubmed.ncbi.nlm.nih.gov/33385177/




